Prévention clinique
La santé osseuse et l'ostéoporose
Il est crucial de maintenir une densité osseuse élevée le plus longtemps possible. Cet article est une revue de l'ostéoporose et de la santé osseuse.

par
Julien Martel
20 janvier 2024
16
min
Préserver la santé osseuse est un aspect essentiel de la préservation de la santé globale et de l'optimisation de la longévité en bonne santé. Avec le vieillissement, notre organisme perd naturellement de la masse osseuse, un processus qui peut conduire à l'ostéoporose, une affection touchant environ 28 millions d'Américains. Cette maladie, caractérisée par des os fragilisés et un risque accru de fractures, peut avoir un impact significatif sur la qualité de vie et la longévité d'un individu. Cependant, l'importance de la santé osseuse va au-delà de la prévention de l'ostéoporose.
Des recherches ont montré que des changements dans la composition corporelle, y compris la masse osseuse, peuvent prédire l'incapacité et la mortalité, même en l'absence de perte de poids.
Par conséquent, comprendre et promouvoir la santé osseuse ne concerne pas seulement la prévention de la maladie, mais aussi l'optimisation de la santé et des performances tout au long de la vie. Cela est particulièrement pertinent dans le contexte d'une population vieillissante, où l'objectif n'est pas seulement de prolonger la vie, mais aussi d'améliorer la qualité de ces années supplémentaires.
Dès l’âge de 30 ans, on commence à tranquillement perdre un peu de densité osseuse. C’est pourquoi je crois que tout le monde devrait faire de l’entraînement en résistance afin de ralentir la perte inévatable de masse osseuse.
Contexte
L'ostéoporose est une maladie chronique caractérisée par une faible masse osseuse et une détérioration du tissu osseux, ce qui augmente le risque de fractures. Au Canada, plus de 2 millions de personnes vivent avec l'ostéoporose, une maladie qui augmente le risque de fractures, entraînant une mortalité et une morbidité excessives, une diminution de la qualité de vie et une perte d'autonomie.
Les critères de diagnostic de l'ostéoporose sont principalement basés sur la mesure de la densité minérale osseuse (DMO) à l'aide d’une scan (DXA ou DEXA).
L'ostéoporose est définie comme une DMO qui est de 2,5 écarts-types ou plus en dessous de la valeur moyenne pour les jeunes femmes en bonne santé (un score T de ≤ -2,5 SD). Ce seuil est utilisé car il correspond à un risque significativement accru de fractures, qui sont la complication la plus grave de l'ostéoporose.
En plus du score T obtenu à partir de la DXA, la présence de fractures à faible traumatisme et/ou un risque accru de fracture tel qu'évalué par le score FRAX, qui estime la probabilité de fracture de la hanche ou de fracture ostéoporotique majeure sur 10 ans. Les critères de la NBHA considèrent qu'une personne a de l'ostéoporose si elle a un score T ≤ -2,5 au col fémoral ou à la colonne lombaire, une fracture de la hanche à faible traumatisme indépendamment de la DMO, ou une fracture clinique de la vertèbre, du col de l'humérus, du bassin ou de l'extrémité distale de l'avant-bras avec un score T > -2,5 et < -1,0, ou un score FRAX élevé.
Score T
Le score T est une comparaison de la densité osseuse d'une personne avec celle d'un individu en bonne santé de 30 ans du même sexe. Il est exprimé en nombre d'écarts-types (ET) par rapport à la DMO moyenne d'une population de référence de jeunes adultes. Un score T de -2,5 ou moins est utilisé pour définir l'ostéoporose. Ce seuil a été choisi car il correspond à un risque significativement accru de fractures de fragilité, qui sont des fractures survenant à la suite d'une chute depuis une hauteur debout ou moins.
Score Z
Le score Z, en revanche, compare la DMO d'une personne à ce qui est attendu chez une personne du même âge, du même sexe et de la même corpulence. Il est également exprimé en écarts-types par rapport à la norme attendue. Alors que le score T est principalement utilisé chez les femmes ménopausées et les hommes de plus de 50 ans, le score Z est considéré comme plus pertinent pour les enfants, les adolescents, les femmes préménopausées et les jeunes hommes. Un score Z de -2,0 ou moins suggère une cause secondaire de perte osseuse et peut inciter à des investigations supplémentaires.
Ces critères sont utilisés pour diagnostiquer l'ostéoporose chez les femmes ménopausées et les hommes de plus de 50 ans. L'application de ces critères peut varier en fonction de la population étudiée, car la prévalence de l'ostéoporose et les facteurs de risque associés peuvent différer d'un pays à l'autre et d'une région à l'autre.
Au Canada les critères de dépistage sont les suivants:
Toutes les femmes et tous les hommes de 65 ans ou plus
Les femmes ménopausées et les hommes de 50 à 64 ans présentant des facteurs de risque de fracture, notamment :
Fracture de fragilité après l'âge de 40 ans
Fracture vertébrale ou masse osseuse faible identifiée à la radiographie
Fracture de la hanche chez un parent
Consommation élevée d'alcool
Tabagisme actuel
Poids corporel faible, c'est-à-dire moins de 132 livres ou 60 kg
Perte de poids de plus de 10 % depuis l'âge de 25 ans
Utilisation de médicaments à haut risque : utilisation prolongée de glucocorticoïdes, inhibiteurs de l'aromatase pour le cancer du sein, traitement par privation d'androgènes pour le cancer de la prostate
Polyarthrite rhumatoïde
Autres troubles pouvant contribuer à la perte osseuse
Les hommes et les femmes plus jeunes (moins de 50 ans) atteints d'une maladie ou d'une condition associée à une faible masse osseuse ou à une perte osseuse :
Fractures de fragilité
Utilisation de médicaments à haut risque (utilisation de stéroïdes, inhibiteurs de l'aromatase, traitement par privation d'androgènes)
Polyarthrite rhumatoïde
Autres affections inflammatoires chroniques
Maladie de Cushing
Syndrome de malabsorption
Hyperthyroïdie non contrôlée
Hyperparathyroïdie primaire
Hypogonadisme ; Ménopause précoce (< 45 ans)
Autres troubles associés à une perte osseuse rapide/fractures
Facteurs de risque
Les facteurs de risque de l'ostéoporose sont multiples et comprennent des éléments modifiables et non modifiables. L'âge est un facteur de risque significatif, avec une diminution de la densité minérale osseuse (DMO) à mesure que l'âge augmente. Le genre joue également un rôle, les femmes, en particulier les femmes ménopausées, étant plus à risque que les hommes. Cela est dû à la diminution des niveaux d'estrogènes après la ménopause, ce qui peut entraîner une augmentation de la perte osseuse.
Les facteurs liés au mode de vie contribuent également au risque de développer l'ostéoporose. Ils comprennent le tabagisme, la consommation excessive d'alcool et une mauvaise alimentation, en particulier une alimentation pauvre en calcium et en vitamine D. Certains médicaments, tels que l'utilisation à long terme de glucocorticoïdes, peuvent également augmenter le risque. Un antécédent de fractures, en particulier celles survenues après un traumatisme minimal, est un autre facteur de risque significatif.
Il est intéressant de noter qu'il existe également des corrélations entre la DMO et les facteurs de risque de maladies cardiovasculaires, tels que les taux élevés de cholestérol. Cela suggère que l'ostéoporose et les maladies cardiovasculaires peuvent partager des mécanismes physiopathologiques communs, mettant en évidence l'importance d'une approche globale de la prévention et de la gestion.
Physiopathologie de l'ostéoporose
L'ostéoporose est une maladie complexe caractérisée par une diminution de la masse osseuse et une perturbation de l'architecture osseuse, ce qui augmente le risque de fractures. La physiopathologie de l'ostéoporose implique un équilibre délicat entre la formation osseuse et la résorption osseuse, régulé par divers facteurs génétiques, hormonaux et immunologiques. Cet article est un bon sommaire de la physiologie osseuse de base.
Remodelage osseux
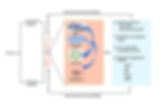
Le remodelage osseux est un processus continu impliquant les actions coordonnées des ostéoblastes, qui forment de nouveaux os, et des ostéoclastes, qui résorbent les os anciens. Ce processus est régulé par divers facteurs systémiques et locaux. Les facteurs systémiques comprennent des hormones telles que la parathormone, les métabolites de la vitamine D, les œstrogènes, la calcitonine et les glucocorticoïdes. Les facteurs locaux comprennent les facteurs de croissance tels que le facteur de stimulation des colonies de macrophages, le facteur de croissance transformant β, le facteur de croissance dérivé des plaquettes, le facteur de croissance des fibroblastes 1, la protéine morphogénétique osseuse et le facteur de croissance de type 1 analogue à l'insuline.
Système RANK/RANKL/OPG
Le système RANK/RANKL/OPG joue un rôle crucial dans la régulation du remodelage osseux. Le RANKL (ligand du récepteur activé par le facteur nucléaire kappa-B) est une protéine produite par les ostéoblastes qui se lie au RANK (récepteur activé par le facteur nucléaire kappa-B) sur les ostéoclastes, favorisant leur formation, leur fonction et leur survie. L'ostéoprotégérine (OPG) est un récepteur leurre produit par les ostéoblastes qui se lie au RANKL, l'empêchant ainsi d'interagir avec le RANK et inhibant ainsi l'ostéoclastogenèse. Un déséquilibre dans le système RANK/RANKL/OPG, favorisant une activité accrue du RANKL, peut conduire à une résorption osseuse excessive et à l'ostéoporose. Si vous voulez pousser vos connaissances sur le sujet, je vous conseille cet article.
Voie de signalisation Wnt
La voie de signalisation Wnt est un autre régulateur clé du remodelage osseux. Les protéines Wnt se lient aux récepteurs à la surface des ostéoblastes, déclenchant une cascade d'événements qui conduisent à l'activation de la β-caténine, une protéine qui favorise la différenciation des ostéoblastes et la formation osseuse. Des mutations dans le gène LRP5, un composant de la voie de signalisation Wnt, ont été associées à des variations de la densité minérale osseuse et au risque d'ostéoporose.
Cytokines et système immunitaire
Le système immunitaire joue également un rôle significatif dans la physiopathologie de l'ostéoporose, un concept connu sous le nom d'"immunoporose". Les cytokines pro-inflammatoires, y compris les membres de la famille du facteur de nécrose tumorale (TNF) et de la famille de l'interleukine (IL), peuvent stimuler l'activité des ostéoclastes et inhiber la fonction des ostéoblastes, conduisant ainsi à une augmentation de la résorption osseuse. De plus, le microbiote intestinal peut influencer la santé osseuse en libérant des métabolites tels que les acides gras à chaîne courte (AGCC) qui favorisent la minéralisation osseuse et déclenchent des voies anti-inflammatoires.
Influence hormonale
L'ostéoporose post-ménopausique est principalement due à une carence en œstrogènes, qui favorise la résorption osseuse et augmente le risque de fractures. Les œstrogènes jouent un rôle crucial dans le maintien de l'équilibre entre la formation et la résorption osseuse, et leur déclin pendant la ménopause perturbe cet équilibre, entraînant une perte osseuse accélérée.
Prévention de l'ostéoporose
L'ostéoporose est un trouble squelettique systémique caractérisé par une faible masse osseuse et une détérioration micro-architecturale du tissu osseux, conduisant à une fragilité osseuse accrue et à une susceptibilité aux fractures. La prévention de l'ostéoporose implique une approche multifacette comprenant des modifications du mode de vie, des interventions alimentaires et des traitements pharmacologiques.
Modifications du mode de vie
Les facteurs liés au mode de vie jouent un rôle significatif dans la prévention de l'ostéoporose. L'exercice régulier portant sur le poids est crucial car il contribue à augmenter la densité et la force osseuses et constitue la meilleure intervention pour la préserver.D'autres activités à impact élevé favorisent également une augmentation de la densité osseuse. Une étude sur la densité osseuse chez les athlètes a montré que les combattants en arts martiaux avaient la densité osseuse la plus élevée, les impacts répétés associés aux coups de pied et aux coups de poing, ainsi qu'une alimentation optimale et un entraînement en résistance, étant les principaux facteurs contributifs. Des activités à impact plus faible telles que le vélo et la natation ne semblent pas augmenter significativement la densité osseuse.
Des preuves épidémiologiques suggèrent que la force des quadriceps prédit la densité osseuse au niveau du fémur proximal chez les hommes âgés. De plus, il est recommandé de cesser de fumer, car la consommation de tabac a été associée à une réduction de la densité minérale osseuse (DMO) chez les deux sexes.
Interventions alimentaires
Les interventions alimentaires sont un autre aspect clé de la prévention de l'ostéoporose. Une consommation adéquate de calcium est essentielle pour maintenir la santé osseuse. Une interaction entre l'apport en calcium et la force musculaire sur la densité osseuse a été observée, la DMO au niveau du col fémoral étant d'environ 5 % plus élevée chez ceux ayant une force quadriceps supérieure et une consommation élevée de calcium.
Interventions pharmacologiques
Les interventions pharmacologiques pour la prévention de l'ostéoporose comprennent principalement les bisphosphonates et les modulateurs sélectifs des récepteurs aux œstrogènes (SERM). Ces médicaments sont efficaces pour l'ostéoporose liée au vieillissement et à la privation d'œstrogènes. Cependant, ils ne ciblent pas l'ostéoporose induite par l'inflammation et le stress oxydatif.
Conclusion
L'ostéoporose, un trouble squelettique systémique caractérisé par une faible masse osseuse et une détérioration micro-architecturale du tissu osseux, est une préoccupation majeure pour la santé, en particulier chez la population vieillissante. Elle touche des millions de personnes dans le monde, augmentant le risque de fractures, entraînant une mortalité et une morbidité excessives, une diminution de la qualité de vie et une perte d'autonomie.
La physiopathologie de l'ostéoporose implique un équilibre délicat entre la formation osseuse et la résorption osseuse, régulé par divers facteurs génétiques, hormonaux et immunologiques. Les acteurs clés de ce processus comprennent le système RANK/RANKL/OPG, la voie de signalisation Wnt, les cytokines pro-inflammatoires et les influences hormonales telles que les œstrogènes.
Les facteurs de risque de l'ostéoporose sont multiples et comprennent à la fois des éléments modifiables et non modifiables. L'âge, le sexe, les facteurs liés au mode de vie, certains médicaments et les antécédents de fractures sont tous des facteurs de risque importants.
Les stratégies de prévention de l'ostéoporose impliquent une approche globale comprenant des modifications du mode de vie, des interventions alimentaires et des traitements pharmacologiques. L'exercice régulier portant sur le poids, l'arrêt du tabac, une consommation adéquate de calcium et le respect d'un régime méditerranéen sont tous recommandés. Les interventions pharmacologiques comprennent principalement les bisphosphonates et les modulateurs sélectifs des récepteurs aux œstrogènes (SERM), mais la recherche se poursuit pour trouver des agents anti-ostéoporotiques alternatifs présentant une efficacité comparable mais des effets secondaires minimaux.
Comprendre et promouvoir la santé osseuse ne consiste pas seulement à prévenir la maladie, mais aussi à optimiser la santé et les performances tout au long de la vie. Cela est particulièrement pertinent dans le contexte d'une population vieillissante, où l'objectif n'est pas seulement de prolonger la vie, mais aussi d'améliorer la qualité de ces années supplémentaires. La préservation de la masse osseuse revêt une importance primordiale dans cette démarche, car elle joue un rôle essentiel dans le maintien de la santé globale et dans la maximisation de la durée de vie en bonne santé.
À plus,
- Julien